Convulsiones febriles
Dra. Silvina Sánchez
Departamento de Neurociencias del HAC. Sección Neurología Infantil
La crisis febril (CF) es un evento convulsivo, en niños neurológicamente “sanos”, entre los 6 meses y los 5 años, asociado con la fiebre, sin evidencias de infección del sistema nervioso central o enfermedad neurológica aguda, y sin historia previa de crisis afebriles.
Es la respuesta neurológica frente a un ascenso térmico súbito, de un niño genéticamente predispuesto, en un período de la vida donde el umbral convulsivo del cerebro inmaduro es bajo.
Se las clasifica en:
Simples (80% de las CF):
Generalizadas.
Menos de 15 minutos de duración.
Sólo un episodio en un período de 24 horas
No dejan déficit neurológico post-ictal
Complejas (20% de las CF):
Focalizadas.
Más de 15 minutos de duración.
Reiteradas en menos de 24 horas.
Manifestaciones neurológicas post-ictales (por ej: parálisis de Todd).
Epidemiología
Es el trastorno convulsivo más frecuente en neuropediatría. Afecta del 2 al 7 % de los niños menores de 5 años.
Existe un leve predominio en hombres y en población de raza negra.
Alrededor del 20 % de los episodios iniciales son de tipo complejo y se presentan durante el segundo año de vida.
Desde el punto de vista genético, se desconoce el exacto mecanismo hereditario; se piensa que podría ser una herencia autosómica dominante con penetrancia reducida y expresión variable o una herencia de tipo poligénica.
Clínica
La edad promedio de presentación es entre los 18 y 22 meses de vida.
El primer episodio ocurre antes de los 3 años en el 75% de los pacientes y sólo un 4% antes de los 6 meses de vida.
Las crisis son generalmente breves y a menudo generalizadas (tónico-clónicas, tónicas, clónicas y menos frecuentemente átonicas). Habitualmente, aparecen dentro de las primeras 4 a 6 horas del primer día de fiebre.
A veces ocurre un grito inicial, seguido de pérdida de la conciencia e hipertonía, puede haber apnea o incontinencia esfinteriana y sueño post-ictal. La mayoría dura menos de 6 minutos y sólo un 8% más de 15 minutos.
Las tres principales características de las crisis complejas en general ocurren asociadas, ya que las crisis focales tienden a ser prolongadas.
Fisiopatología
El bajo umbral convulsivo de la corteza cerebral en desarrollo, la mayor predisposición de los niños a las infecciones y el componente genético, son factores que se combinan y explican el porqué de las CF y su presentación en la temprana infancia, resolviéndose con la edad.
Etiología
Cualquier enfermedad o factor ambiental que eleve la temperatura corporal en un niño podrá provocar una convulsión febril (en un 70% se trata de infecciones de la vía aérea superior).
Diagnóstico Diferencial
Se debe descartar infección aguda del SNC, infección intestinal por Shigella , el exantema súbito, síncope febril (“crisis reflejas anóxicas).
La exposición a medicamentos que disminuyen en umbral convulsivo (teofilina, difenhidramina, corticoides y otros) y los traumatismos deben ser considerados.
Hay que tener en cuenta los trastornos metabólicos (hiponatremia, hipoglucemia,etc). Una causa de convulsiones en lactantes, son aquellas desencadenadas por vacunas, especialmente el componente pertussis de la vacuna DTP.
Por último, se debe considerar la posibilidad que sea un síndrome epiléptico desencadenado por fiebre (síndrome de Dravet, convulsiones febriles plus).
Pronóstico
Se debe informar a la familia del carácter benigno de esta entidad. En general, la mayoría de los niños que presentan una CF, hacen solo un episodio.
El 50% de las recurrencias se producen dentro de los 6 meses siguientes al primer ataque y 90% dentro de los 2 primeros años.
Riesgo de recurrencia:
El riesgo de padecer otra convulsión febril es aproximadamente del 30% para todos los casos. Esta cifra es del 50% en caso que la primera crisis sea antes del año de edad o de antecedentes de CF o epilepsia en un familiar de primer grado (padres o hermanos).
Se sabe que:
un 70% de los niños con CF, tendrá sólo 1 crisis.
un 20% de ellos 2 crisis.
un 10% de ellos 3 o más crisis.
Factores de riesgo de recurrencia:
edad de ocurrencia del 1º episodio: < 12 m.
historia familiar de CF o epilepsia.
duración de la fiebre antes de la crisis (< tiempo < riesgo de recurrencia, especialmente menor a una hora).
crisis focales.
Riesgo de desarrollar epilepsia:
La posibilidad de presentar epilepsia en los niños que han tenido CF, es levemente superior a la población general, siendo del orden del 2 al 7%. Con tres o más factores de complejidad (crisis focal, prolongada, recurrente en 24 horas) asciende al 50%. Pero sólo el 1% de los niños con CF pertenece a este grupo.
Evaluación clínica
Dentro del grupo de niños que presentan convulsiones con fiebre, se encuentran aquellos portadores de meningitis bacteriana o viral, encefalitis aguda, parálisis cerebral con infecciones intercurrentes y enfermedades metabólicas o neurodegenerativas con convulsiones precipitadas por fiebre.
Los niños que desarrollen una convulsión prolongada, o sin recuperación total luego de una hora de finalizado el evento, deberán considerarse como grupo de riesgo aumentado para el padecimiento de las patologías antedichas, y ser estudiados en consecuencia.
Criterio de internación:
En general, no es necesario hospitalizar, pues la mayoría de los niños se recuperan rápidamente minutos después del episodio y especialmente si se ha podido detectar el origen de la fiebre.
Los siguientes factores favorecen la admisión hospitalaria luego de la primer convulsión con fiebre:
Convulsión febril compleja o con recuperación incompleta luego de una hora.
Sospecha de infección del SNC.
Niño menor de 18 meses.
Valoración médica domiciliaria temprana no accesible.
Circunstancias domésticas inadecuadas o ansiedad familiar exagerada o incapacidad para cooperar.
Debe recordarse que el antecedente de convulsiones previas no excluye la posibilidad de meningitis.
Estudios complementarios:
Se indica la medición de glucemia en todo niño convulsivante o sin recuperación post-ictal, tenga o no tenga fiebre. Otras medidas serán determinadas más por la enfermedad febril que por la convulsión, con excepción de la punción lumbar.
Punción lumbar:
Se indica en caso de existir signos de meningismo, ante convulsiones complejas, alteraciones del sensorio o compromiso sistémico, paciente menor de 12 meses (aconsejable en menores de 18 meses).
La decisión deberá ser tomada idealmente por el médico más experimentado del equipo. En niños comatosos por el riesgo de enclavamiento se hace en ocasiones necesaria la obtención de neuroimágenes previas a la punción.
EEG – Indicaciones:
En general no predice recurrencias ni riesgos de padecer epilepsia posterior. El momento de realizarlo es discutido, pero la tendencia actual es realizarlo lo más cercano posible al episodio. Sólo sirve para descartar alteraciones funcionales o estructurales neurológicas.
Neuroimágenes - Indicaciones:
En niños con convulsiones febriles prolongadas, focales, con anormalidades neurológicas previas y en los menores de 6 meses.
Tratamiento agudo:
En la mayoría de los casos las convulsiones febriles son eventos breves y el tratamiento se limita a elementales medidas de sostén: posición lateral prona, mantener adecuada vía aérea e iniciar los medios físicos y farmacológicos para descender la temperatura corporal.
El cuadro de convulsión febril prolongada debe ser tratado con urgencia, única manera de evitar las potenciales secuelas (epilepsia, retardo mental, focos motores). El rápido tratamiento es quizás más importante que el esquema terapéutico elegido.
La madre podría utilizar diazepam vía rectal (enemas) en caso de crisis, evitando una crisis prolongada y disminuyendo el riesgo de un status convulsivo febril.
Si bien el diazepan es la droga clásica en el manejo de la convulsión febril sugerimos iniciar el tratamiento con lorazepam –LZP- (0.1-0,2 mg/kg ev) ante la posibilidad de requerir fenobarbital –FBT- por continuación del evento convulsivo. Si a los 5 minutos de la 1º dosis no cesa, se administrará una 2º dosis LZP (máximo 4 mg). Si la crisis persiste a los 15 – 20 minutos de tratamiento, se indicará una dosis de carga de FBT (10-20 mg/kg ev) con una tasa de infusión no > a 1,5 mg/kg/m. El FBT ha desmostrado descender significativamente el riesgo de recurrencia de convulsiones febriles. La fenitoína sódica en cambio, ha sido considerada inefectiva para prevenir la repetición de convulsiones febriles y solo ha demostrado reducir su intensidad, por eso no se incluye en el esquema de tratamiento agudo a fin de simplificar el manejo: el paciente recibirá por vía oral la misma droga con la cual se trató el status por vía ev.
Tratamiento preventivo:
Intermitente:
Antipiréticos (con o sin diazepam): Eficacia no demostrada estadisticamente pero lo hace más confortable.
Diazepam: 0,5 mg/kg/día vía oral c/8 horas cuando la temperatura es mayor de 37.5 durante 72 horas, manteniendo esta conducta durante los 2 años siguientes a la CF. Especialmente indicado si hay criterios de recurrencia.
La eficacia del tratamiento farmacológico preventivo es tema de controversias, pues tiene efectos colaterales de leve a moderada intensidad en el 20 al 30 % de los pacientes.
Continuo:
Se indicará de acuerdo a la presencia de factores de riesgo.
Factores de riesgo mayores:
Factores de riesgo menores:
Historia de epilepsia o CF en padres o hermanos.
EEG: patológico (focos espiculares, paroxismos de punta onda).
Convulsiones múltiples (más de un episodio en 24 horas).
Repetición de convulsión febril simple (>2 /mes).
Menores de un año.
Criterios absolutos: un factor de riesgo mayor o >2 factores de riesgo menores.
Relativos: Aquellos pacientes que viven alejados de centros asistenciales y ocasionalmente cuando los padres siguen estando ansiosos a pesar de todas las medidas.
En los pacientes menores de 2 años se utiliza con preferencia el fenobarbital 4 a 5 mg/kg/día en dos dosis, con los inconvenientes de hiperactividad o trastornos del rendimiento intelectual secundarios. En mayores de 2 años se prefiere emplear el ácido valproico en dosis de 15 a 60 mg/kg/día (preferentemente 20 a 40) en tres dosis, pero tiene el riesgo infrecuente de provocar una hepatitis fulminante en algunos pacientes. Otros efectos colaterales son la intolerancia gástrica, el aumento de peso, y pérdida transitoria del cabello. Estos medicamentos se usan por aproximadamente dos años del la CF o próximos a los 4 años de vida. Recordar que la suspensión de los anticonvulsivantes debe realizarse progresivamente, nunca bruscamente.
Conclusión
La convulsión febril es el trastorno convulsivo neuropediátrico más frecuente.
Genéticamente determinado a una edad determinada. Un 30% de ellos recurre, pero a pesar de ser muy alarmante para los padres, la mayoría evoluciona sin secuela neurológica y sólo una minoría presenta posteriormente una epilepsia.
Lo más habitual es que el origen de la fiebre sean cuadros respiratorios altos y se debe descartar una infección aguda del SNC.
El pediatra general debe estar capacitado para el manejo de las convulsiones febriles simples, la educación de los padres, el uso de antipiréticos y debe decidir si realizará una punción lumbar durante el episodio agudo, en busca de otra etiología.
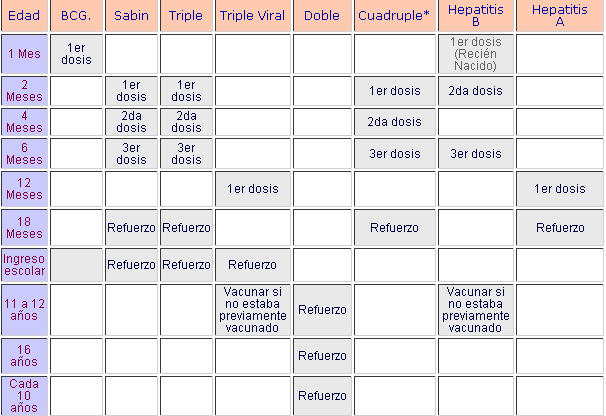
El régimen de inmunizaciones no debe suspenderse a menos que halla relación con el componente pertussis de la vacuna DPT, indicándose en estos casos, sólo la vacuna para la difteria y tétanos (doble) o en su defecto la vacuna pertussis acelular.
Si es una convulsión febril compleja o repetida con factores de riesgo, es conveniente la derivación al especialista.
BIBLIOGRAFÍA:
Academia Americana de Pediatría – Subcomité de convulsiones febriles.
Tratamiento a largo plazo de los niños con convulsiones febriles simples. Pediatrics 1999; 103:107-109.
Caraballo R. Criterios de Atención- Hospital de Pediatría “Prof. Juan P. Garrahan” 1997. 165-172.
Campos M. – Kanner A.: Epilepsias. Diagnóstico y tratamiento. Ed. Mediterráneo 2004:196-204.
Fejerman y Medina: Convulsiones en la infancia. Diagnóstico y tratamiento 2º ed. El Ateneo Buenos Aires 1986: 220-226.
Fejerman – Fernández Alvarez : Neurología Pediátrica 2º edición-Panamericana 1997: 567-568.
Millichap J., Colliver J. Manejo de las convulsiones febriles. Encuesta sobre prácticas corrientes y uso del fenobarbital. Pediatr Neurol 1991; 4:243 –248.
Rosman N. P y col. Un ensayo controlado de diacepam administrado durante cuadros febriles para prevenir la recurrencia de convulsiones febriles. N. Engl J Med 1993; 329: 79 – 84.
Tenembaum S. Status Febriles Curso de Actualización de la AMA 2004.
- Fuente Hospital de Alta Complejidad, Formosa. R.A.